Пиодермии в дословном переводе – гнойные воспалительные поражения кожи, провоцирующиеся отдельными видами возбудителей. Они относятся к одним из наиболее распространенных поражений детской кожи. На практике, практически не единый ребенок еще не вырос, ни разу не столкнувшись хотя бы с локальными проявлениями пиодермии. Но важно, чтобы поражение не распространялось по коже и не приводило к вспышке заболевания среди других детей, так как часть пиодермий – заразна.
Общие данные о пиодермии
Термин «пиодермия» имеет греческие корни, он означает «гнойная кожа», что очень точно и конкретно характеризует особенность патологии. Нагноения на коже провоцируются за счет активности особых кокковых бактерий. Они относятся к широко распространенной во внешней среде флоре, входят в состав условно-патогенной флоры кожных покровов, полностью их никогда невозможно удалить с кожи, даже если тщательно и педантично соблюдать гигиену, они снова попадают на кожу из внешней среды.
Обратите внимание
Инфекция возможна не только у детей, кокковая флора провоцирует нагноения кожи и у взрослых. Но в силу специфики иммунитета, частого травмирования кожи и особенностей ее строения у детей, пиодермии у них встречаются чаще. Кожные покровы более тонкие, гидролипидный слой несовершенен, недостаточно местных иммунных факторов, защищающих от агрессии кокков.
Чем младше возраст детей, тем слабее выражены защитные функции эпителия, наиболее тяжело пиодермии могут протекать до года.
Считается, что различные варианты пиодермии в год переносит более 100млн детей по всему миру, нет особой разницы между уровнем заболеваемости в развитых странах и развивающихся. Большее влияние оказывает климат, жаркие и влажные регионы обычно показывают статистику более тяжелого течения инфекций. Это связано с потливостью, сальностью кожи, что нередко осложняет течение, делает поражения более распространенными.
Важно
По мнению врачей, пиодермии в детском возрасте нередко связаны с дефектами ухода или ненадлежащим отношением к гигиене детей. Наиболее часто она возникает в период новорожденности, на нее приходится до половины всех воспалительных процессов эпидермиса.
Врачи отмечают, что пиодермия у детей является распространенной кожной инфекцией, вызванной бактериями, чаще всего стафилококками или стрептококками. Симптомы заболевания могут варьироваться от покраснения и отека кожи до образования гнойных пузырьков и корок. Важно, чтобы родители обращали внимание на изменения в состоянии кожи ребенка и не игнорировали первые признаки инфекции.
Лечение пиодермии, как правило, включает местные антисептики и антибиотики, а в более тяжелых случаях может потребоваться системная терапия. Врачи подчеркивают, что ранняя диагностика и адекватное лечение помогают предотвратить осложнения и быстро восстановить здоровье ребенка. Также они рекомендуют соблюдать правила гигиены и укреплять иммунитет, чтобы снизить риск повторных инфекций.

Причины развития пиодермии
Процесс может иметь первичное происхождение, когда нагноение возникает на чистой, непораженной до этого коже, либо вторичное – как осложнение каких-либо имеющихся проблем кожных покровов. Особенно часто осложняются пиодермиями зудящие дерматозы (аллергия, чесотка, экзема), при которых дети расчесывают, травмируют кожу ногтями, занося в ткани возбудителей. Мелкие ранки на коже, ссадины, места ожогов или отморожений, царапины, наносимые животными, также могут стать источником пиодермии. Попадание на поврежденную кожу стафило— или стрептококков приводит к их активному размножению и гнойным процессам.
Могут способствовать развитию пиодермий, особенно у малышей, проблемы ухода, перегревание и потливость, если ребенка сильно перекутали. На фоне перегрева или переохлаждения страдает местная иммунная защита кожи, что позволяет возбудителям активнее размножаться. Наиболее уязвимы поры кожи области волосяных фолликулов, где скопления бактерий наиболее обильные.
Важно
Могут влиять на кожные патологии ослабление системного иммунитета, поражение нервной системы, проблемы с обменом веществ или болезни пищеварения. Предрасполагающим фактором для пиодермии является детский сахарный диабет.
В редких случаях имеется специфическая инфекционно-аллергическая реакция ребенка на возбудителей. В этом случае микробы проявляют повышенную агрессию в области тканей, при этом организм реагирует на них чрезмерно бурно, приводят к обширным гнойным повреждениям.
Факторы риска, которые повышают шансы на провокацию пиодермии у детей, можно относительно условно разделить на две большие группы. Это внутренние, которые связаны с проблемами всего детского организма в целом и внешние негативные влияния, которые могут влиять постоянно или эпизодически.
Среди эндогенных влияний можно особо выделить:
- Дефекты иммунитета врожденной или приобретенной природы, клинически диагностированный иммунодефицит;
- Перенесенные вирусные или затяжные соматические заболевания;
- Нехватка витаминов и минералов, связанная с нерациональным питанием;
- Неполноценное функционирование потовых и сальных желез в раннем возрасте, несовершенство выделения защитных факторов, щелочная реакция кожи;
- Общая аллергизация организма, местные проявления аллергии на коже.
Среди внешних факторов, которые могут способствовать патологиям кожи, повышающих активность бактерий, можно выделить:
- Нарушение целостности кожных покровов;
- Неполноценная гигиена кожи, избыточное применение антимикробных, моющих средств;
- Тесные контакты с болеющими пиодермией детьми в саду или на улице, использование общих вещей, игрушек, постели;
- Контакт с носителями потенциально патогенных микробов на коже или в области слизистых;
- Длительные стрессы физические и психоэмоциональные, истощающие иммунную систему;
- Нерациональное питание, изобилующее жирами и углеводами с дефицитом белковых компонентов, а также витаминов и минеральных солей.
Этапы развития заболевания, классификация
Изначально пиодермия возникает как острый процесс, но при длительном игнорировании симптомов или попытках самолечения она может перетекать в хроническую форму. Поражение может иметь одну, узко очерченную локализацию – лоб, нос, лицо, шея, тогда говорят о локальной пиодермии. Если же очаги поражения имеются на двух и более участках тела – это разлитая форма патологии, если поражены обширные кожные поверхности – говорят о тотальной пиодермии.
Поражения кожи могут наблюдаться в пределах верхних слоев кожи, не затрагивая более глубокие области эпидермиса. В осложненных случаях может поражаться и более глубокая часть тканей, вовлекаются дерма и волосяные фолликулы.
По классификации выделяют пиодермии:
- Стафилококковой этиологии
- Стрептококковой этиологии
- Стафило-стрептодермии – сочетанное поражение обоими видами возбудителя.
Если же говорить о клинической классификации, она строится на различии внешних форм патологии, в зависимости от поражения тех или иных участков тканей. Она включает специфические локализации и типичные клинические проявления пиодермий.
Пиодермия у детей — это кожное заболевание, которое вызывает беспокойство у родителей. Симптомы могут включать покраснение, зуд, образование гнойных пузырьков и корок. Часто заболевание возникает на фоне ослабленного иммунитета или после травм кожи. Многие родители отмечают, что своевременное обращение к врачу помогает избежать осложнений. Лечение обычно включает применение антисептиков и антибиотиков, как местного, так и системного действия. Важно также соблюдать гигиену и следить за состоянием кожи ребенка. Некоторые родители делятся опытом использования народных средств, однако всегда рекомендуется консультироваться с педиатром. Пиодермия, как правило, поддается лечению, но требует внимательного подхода и регулярного мониторинга.
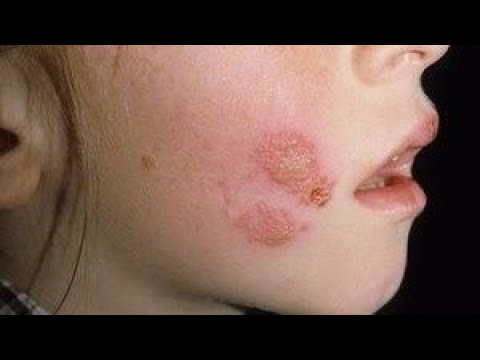
Симптомы пиодермии у детей
Внешние проявления многих пиодермий, особенно в начальных этапах, похожи на различные дерматологические патологии. Самим родителям отличить опасные и инфекционные поражения от аллергии или грибка непросто. Зачастую даже врачи без дополнительных анализов и процедур не ставят диагноз сразу и окончательно. Важны результаты посевов и определения типа возбудителя.
Есть целый ряд тревожных проявлений, появление которых у малыша должно стать поводом для обращения к доктору. К ним стоит отнести образование одного или нескольких элементов гнойничкового или пузырькового характера, которые заполнены жидкостью. Сыпь может оставаться на одной части тела или же переходит на соседние зоны. Часто поражается лицо и волосистая часть головы, множественные высыпания могут сливаться, образуя корки и мокнутия. В области лица и шеи повреждения могут быть достаточно глубокими.
В зависимости от возбудителя, сыпь может иметь определенную специфику:
- стафилококковое поражение обычно вовлекает волосяные фолликулы и кожу, которая их окружает. В области гнойничка, если внимательно его рассмотреть, можно увидеть рост волоса. Бактерии такого типа провоцируют более активное нагноение, приводящее к образованию фурункулов и карбункулов. Поверхностное воспаление они провоцируют редко.
- стрептококковое поражение обычно вовлекает гладкую кожу, приводя к пузырьковым высыпаниям, которые заполнены мутным содержимым. Вокруг пузырька кожа воспалена, но сам пузырек имеет тонкую стенку и может легко вскрываться, образуя эрозии, от незначительных травм. В местах, где вскрылись пузырьки, формируются серовато-желтые корочки, после их отпадения не формируются пигментация и рубцы.
Если говорить о конкретных проявлениях различных типов пиодермии, они имеют определенные симптомы:
Фолликулит – образование на коже узелков, имеющих синюшно-красный цвет и болезненных, они быстро переходят в гнойные головки.
Остеофолликулит – это гнойнички, по центру которых имеется волос, поражают кожу на голове и теле, в области роста волос.
Эпидемическая пузырчатка – серьезное кожное поражение, при нем страдает область подошв и ладоней, образуются пузыри, на месте которых затем образуются болезненные эрозии.
Фурункул – запущенная форма фолликулита с повреждением подлежащих тканей. Изначально образуется болезненный узелок, который по мере того, как созревает, по центру образует гнойный стержень с областью некроза (отмирания тканей). Затем область нагноения выкрывается с оттеканием гноя и отхождением стержня. Ранка на месте фурункула заживает с образованием рубца.
Карбункул – более крупное образование, может объединять в себе несколько фурункулов, поражает подлежащие ткани до клетчатки, образуя очаги плотной ткани с отеком. После его вскрытия формируются большие язвы, заживающие с выраженными рубцами.
Гидраденит – поражение потовых желез, имеющее склонность к хроническому течению. Образуются розово-синюшные узелки в области протоков потовых желез, которые затем вскрываются с отделением жидкого гноя.
Везикулопустулез – поражение кожи на фоне избыточного потоотделения. Страдает кожа в области складок, паховой зоны и ягодиц. Образуются мелкие гнойничковые высыпания, которые выкрываются и формируют корочки, эрозии или мокнутия. Области высыпаний склонны к слиянию между собой.
Стрептококковое импетиго – поражение лица с образованием покраснений на фоне которого образуются пузырьки, заполненные жидкостью. После вскрытия они образуют корки или эрозии. Типичен выраженный кожный зуд, в силу которого ребенок расчесывает пораженные области и распространяет инфекцию все шире.
Обратите внимание
На фоне активной микробной инфекции типично повышение температуры, интоксикация с вялостью и раздраженностью, плачем и капризами.
Диагностика
При обращении к врачу с жалобами на гнойничковые высыпания, врач обязательно будет проводить полноценную диагностику патологии, дабы определить ее истинную причину.
Показаны клинический осмотр и взятие мазков для посева на питательные среды и определения возбудителя. Кроме того, показано проведение анализов крови с мочой, а также исследований с исключением сифилиса, системных инфекций. Может быть показана ПЦР диагностика с определением возбудителей из отделяемого ранок. Кроме того, необходимо проведение тестов на чувствительность обнаруженного микроба к антибиотикам.

Осложнения
Пиодермия опасна своей заразностью и способностью к распространению по коже без ее адекватного лечения. Кроме того, без полноценного лечения она может переходить в хроническую форму, лечить которую будет гораздо сложнее и дольше. Если же возникают тяжелые формы пиодермии, на коже могут оставаться шрамы и рубцы.
В раннем возрасте массивные поражения кожи приводят к интоксикации и лихорадке, угрожают развитием сепсиса. Хронические процессы могут тормозить развитие ребенка, снижают аппетит, провоцируют неврозы и капризы.
Лечение пиодермии у детей
Первичная инфекция требует активного лечения с применением антибиотиков.
Важно
Конкретные виды препаратов и форма их применения определяется врачом, исходя из возраста малыша, локализации поражения и тяжести общего состояния. При подборе антимикробных средств обязательно учитывается результат посевов на чувствительность к антибиотикам.
При осложнении пиодермией иных патологий, параллельно проводится лечение основного заболевания, а пиодермия лечится с ним в комплексе.
Наиболее часто из антибиотиков разрешаются те, которые безопасны для детей и эффективны в отношении возбудителей – защищенные пенициллины, цефалоспорины от 2-3 поколения и макролидные препараты. Если это локальная и не осложненная форма, антимикробные препараты применимы в местных формах – мазь или крем. Применение их внутрь будет необходимо при осложненных или тотальных поражениях. В среднем, острая форма пиодермии лечится на протяжении недели. При хроническом поражении может потребоваться до двух недель.
У детей до трех лет или детей старше, но с осложненными формами пиодермии (язвы, пузыри на коже, карбункулы) лечение проводится в рамках стационара. Назначаются антибиотики и внутривенно препараты против гипоксии тканей, нормализующие текучесть крови и метаболические, средства для улучшения функционирования печени, витамины группы В, а также микроэлементы.
Если пиодермия имеет хроническое течение, ткани поражены глубоко, могут потребоваться мази с гормонами, наносимые по специальной технологии. Первые три дня препараты с преднизолоном применяют в чистом виде, затем постепенно разбавляют детским кремом. Постепенно разбавляют его дозировку наполовину, снижая количество действующего вещества постепенно.
Может быть показано применение специфических вакцин и глобулинов – антистафилококковых и антистрептококковых. Их вводят по схеме, разработанной врачом.
Наружная обработка кожи проводится до 4-х раз в сутки, препараты со спиртом применять не рекомендовано, они не эффективны, сушат кожу и приводят к боли и жжению. Показана обработка 1% раствором борной кислоты, фукорцином, раствором йода, фурациллином, хлоргексидином. При наличии корок их предварительно отмачивают и удаляют, затем нанося антимикробную мазь.
На время лечения показано мытье под душем без применения мочалки и агрессивных моющих средств, в питании ограничиваются легкие углеводы и жиры.
Фурункулы и карбункулы требуют хирургической обработки с вскрытием полости и очищением ее от некротических масс и гноя, затем показано лечение с применением антибиотиков и иммунотерапии. Показаны витамины и УФО-облучение ран, введение иммуноглобулинов.
Профилактика
Основа профилактики – полноценный уход за кожными покровами и разобщение ребенка болеющими пиодермией детьми. При первых же признаках болезни ребенок должен быть изолирован от окружающих детей и показан врачу.
Уменьшить риск гнойных поражений ранок и царапин помогает правильная обработка – применение антисептиков без содержания спирта (салфетки, растворы).
Необходимо планомерное закаливание и укрепление иммунитета, забота о коже – регулярный умеренный загар, ежедневное мытье тела без мыла, под душем, дважды в неделю с деликатным мылом.
Дома и на улице важна одежда по сезону, чтобы не было потливости и перегревания, которые снижают иммунитет и делают кожу предрасположенной к повреждениям.
Необходимо активное лечение очагов хронической инфекции, санация полости рта, миндалин, прием витаминов и полноценное питание по возрасту.
Парецкая Алена, педиатр, медицинский обозреватель
Вопрос-ответ
Как выглядит пиодермия у детей?
Симптомы стафилодермии у детей Мелкие гнойнички в паху, подмышках, на голове или на всем туловище. Появляются часто из-за того, что ребенка очень тепло пеленают/одевают – он потеет. Гнойнички быстро покрываются корочками и отпадают самостоятельно. Множественные абсцессы кожи (с выделением гноя).
Какой мазью мазать при пиодермии?
Так, на очаги поражения на лице целесообразно использовать крем Фуцидин Г, на очаги на туловище, руках, ногах — при пиодермии мазь Фуцидин, при атопическом дерматите — мазь Фуцикорт.
Как быстро лечится пиодермия?
Эктима или язвенная пиодермия, глубокие поражения с некрозом и гнойным расплавлением тканей, образованием язв, которые заживают в течение месяца.
Какая сыпь при пиодермии?
Симптомы пиодермии включают высыпания, которые могут быть папулами, везикулами или пустулами, а также эрозиями и корками. Первичный диагноз часто ставят на основании клинической картины, однако иногда могут потребоваться гистологические и бактериологические анализы.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Пиодермия может проявляться в виде покраснения, отека, гнойных высыпаний или корок на коже. Если вы заметили такие изменения у вашего ребенка, не откладывайте визит к врачу.
СОВЕТ №2
Соблюдайте правила гигиены. Регулярное мытье рук и поддержание чистоты кожи помогут предотвратить распространение инфекции. Убедитесь, что ваш ребенок не трогает пораженные участки кожи, чтобы избежать дальнейшего заражения.
СОВЕТ №3
Следуйте рекомендациям врача. Если вашему ребенку назначены антибиотики или другие препараты, строго придерживайтесь схемы лечения и не прекращайте прием медикаментов без консультации с врачом, даже если симптомы исчезли.
СОВЕТ №4
Укрепляйте иммунитет. Правильное питание, физическая активность и достаточный сон помогут вашему ребенку быть более устойчивым к инфекциям. Рассмотрите возможность добавления витаминов и минералов в рацион после консультации с педиатром.















